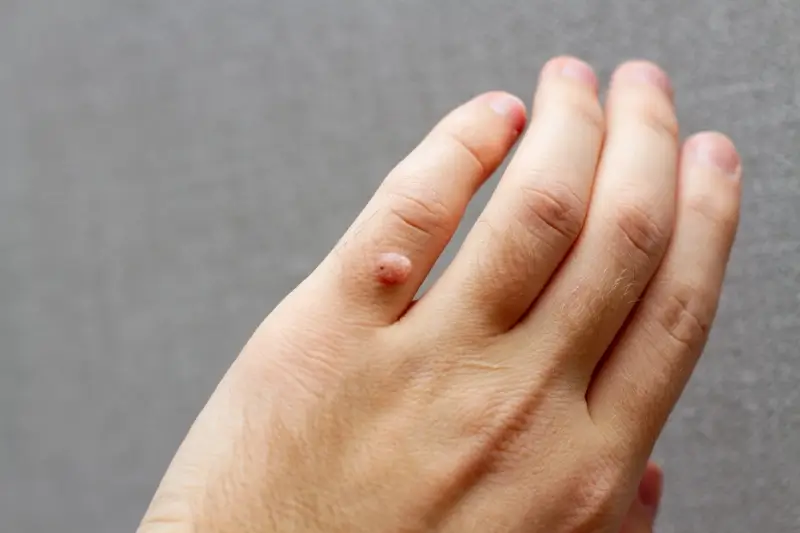
Skąd sie biorą kurzajki?
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez infekcję wirusową. Ich obecność może być nie tylko kwestią estetyczną, ale czasem także wiązać się z pewnym dyskomfortem. Zrozumienie, skąd się biorą kurzajki, jest kluczowe do zapobiegania ich powstawaniu oraz skutecznego radzenia sobie z istniejącymi zmianami. Głównym winowajcą jest wirus brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Istnieje ponad sto jego typów, a każdy z nich preferuje inne rejony ciała i wywołuje specyficzne rodzaje brodawek. Warto podkreślić, że nie wszystkie typy HPV są groźne; wiele z nich prowadzi jedynie do powstania nieestetycznych zmian skórnych, które można usunąć.
Wirus HPV jest niezwykle powszechny i łatwo przenosi się drogą kontaktową. Zakażenie może nastąpić poprzez bezpośredni kontakt skóra do skóry z osobą zarażoną, a także pośrednio, poprzez dotykanie zanieczyszczonych przedmiotów lub powierzchni. Miejsca takie jak baseny, siłownie, szatnie czy wspólne prysznice stwarzają idealne warunki do rozprzestrzeniania się wirusa, zwłaszcza gdy skóra jest wilgotna i posiada mikrourazy. Nawet niewielkie zadrapanie, otarcie czy pęknięcie naskórka może być bramą dla wirusa do wniknięcia w głąb skóry i wywołania infekcji. Okres inkubacji wirusa jest zmienny i może trwać od kilku tygodni do nawet kilku miesięcy, co sprawia, że identyfikacja źródła zakażenia bywa trudna.
Rozpoznanie kurzajek zazwyczaj nie stanowi większego problemu dla lekarza, a często nawet dla samego pacjenta. Charakteryzują się one pewnym wyglądem, który odróżnia je od innych zmian skórnych. Zwykle są to twarde, szorstkie grudki o nierównej powierzchni, które mogą mieć kolor skóry, białawy, szarawy, a czasem nawet ciemniejszy. Ich wielkość jest zróżnicowana, od drobnych, ledwo widocznych zmian po większe, zlewające się ze sobą skupiska. Lokalizacja kurzajek jest również ważną wskazówką; najczęściej pojawiają się na dłoniach (palce, grzbiety rąk) i stopach (podeszwy, okolice pięt), ale mogą wystąpić niemal wszędzie na ciele, w tym na twarzy, łokciach czy kolanach. Brodawki na stopach, zwane kurzajkami podeszwowymi, bywają szczególnie bolesne ze względu na nacisk wywierany podczas chodzenia, a ich charakterystyczna cechą jest często obecność drobnych, czarnych punktów widocznych na powierzchni, będących zatkanymi naczyniami krwionośnymi.
Główne drogi zakażenia wirusem HPV prowadzące do kurzajek
Infekcja wirusem HPV, która prowadzi do powstawania kurzajek, może nastąpić na wiele sposobów, a zrozumienie tych dróg jest fundamentalne dla profilaktyki. Jak już wspomniano, podstawową drogą transmisji jest kontakt bezpośredni, czyli dotyk. Gdy osoba posiadająca kurzajki dotyka powierzchni swojej skóry, a następnie inna osoba dotyka tej samej powierzchni lub bezpośrednio skóry osoby zakażonej, wirus może przenieść się na nową tkankę. Jest to proces, który nie wymaga dużych ilości wirusa do zainfekowania, a jedynie otwartej drogi wniknięcia, jaką są choćby niewidoczne gołym okiem mikrourazy naskórka.
Szczególnie narażone są miejsca o zwiększonej wilgotności i temperaturze, gdzie wirusy mogą przetrwać dłużej i łatwiej się namnażać. Baseny publiczne, sauny, siłownie, a także ogólnodostępne prysznice to miejsca, gdzie ryzyko zakażenia jest podwyższone. Dzielenie się ręcznikami, obuwiem czy innymi przedmiotami osobistego użytku również stanowi potencjalne źródło infekcji. Wirus HPV jest bardzo odporny i potrafi przetrwać na powierzchniach przez pewien czas, czekając na dogodny moment do zainfekowania. Ponadto, jeśli osoba zakażona nie zachowuje higieny i np. drapie kurzajkę, może następnie przenieść wirusa na inne części własnego ciała, powodując autoinokulację, czyli samoistne rozsiewanie się zmian.
Czynniki sprzyjające rozwojowi kurzajek obejmują obniżoną odporność organizmu. Osoby z osłabionym układem immunologicznym, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych (np. po przeszczepach narządów) lub infekcji takich jak HIV, są znacznie bardziej podatne na zakażenie HPV i rozwój brodawek. Również stres, niedobory witamin czy inne czynniki osłabiające ogólną kondycję organizmu mogą zwiększać ryzyko. Dzieci, ze względu na często jeszcze nie w pełni rozwinięty układ odpornościowy i większą skłonność do zadrapań, są grupą szczególnie narażoną na kurzajki.
- Kontakt bezpośredni skóra do skóry z osobą zakażoną.
- Używanie wspólnych przedmiotów takich jak ręczniki, obuwia czy narzędzi pedicurzystycznych.
- Przebywanie w miejscach publicznych o dużej wilgotności, takich jak baseny, sauny, szatnie.
- Mikrourazy naskórka, które stanowią otwartą drogę dla wirusa.
- Osłabiony układ odpornościowy organizmu.
- Autoinokulacja, czyli przenoszenie wirusa na inne części ciała przez drapanie istniejących zmian.
Czynniki zwiększające ryzyko powstania kurzajek na ciele

Kolejnym ważnym czynnikiem jest uszkodzenie bariery ochronnej skóry. Nasz naskórek stanowi naturalną zaporę dla patogenów. Gdy skóra jest sucha, popękana, skaleczone lub otarta, staje się łatwiejszym celem dla wirusa HPV. Jest to szczególnie widoczne na dłoniach i stopach, które są najbardziej narażone na urazy mechaniczne i kontakt z różnymi powierzchniami. Wilgotne środowisko, jak wspomniano wcześniej, sprzyja zarówno przetrwaniu wirusa, jak i uszkodzeniu naskórka. Dlatego osoby, których praca wymaga długotrwałego kontaktu z wodą lub wilgocią, mogą być bardziej narażone na zakażenie. Także osoby noszące nieoddychające obuwie, które powoduje nadmierne pocenie się stóp, tworzą idealne warunki do rozwoju kurzajek podeszwowych.
Wiek również odgrywa pewną rolę. Dzieci i młodzież, ze względu na ich naturalnie niższą odporność w porównaniu do dorosłych oraz większą skłonność do kontaktu z różnymi powierzchniami i zadrapań, są grupą najczęściej dotkniętą kurzajkami. W późniejszym wieku, choć układ odpornościowy jest zazwyczaj bardziej dojrzały, długotrwałe narażenie na wirusa lub ponowne zakażenie może prowadzić do powstania nowych zmian. Ważne jest również, aby pamiętać o czynniku genetycznym. Chociaż nie ma bezpośredniej predyspozycji genetycznej do samego zakażenia wirusem HPV, to pewne cechy immunologiczne dziedziczone po rodzicach mogą wpływać na indywidualną reakcję organizmu na infekcję i podatność na rozwój brodawek. Długotrwałe noszenie obuwia, które powoduje ucisk i otarcia, może sprzyjać powstawaniu kurzajek na stopach.
- Osłabienie układu odpornościowego z powodu chorób, stresu lub leków.
- Uszkodzenia naskórka, takie jak skaleczenia, otarcia czy suchość skóry.
- Praca lub aktywność związana z długotrwałym kontaktem z wodą i wilgocią.
- Noszenie nieoddychającego obuwia, powodującego nadmierne pocenie się stóp.
- Wiek, szczególnie okres dzieciństwa i dojrzewania, kiedy odporność jest niższa.
- Czynnik genetyczny wpływający na indywidualną reakcję immunologiczną.
- Długotrwałe noszenie obuwia powodującego ucisk i otarcia.
Jak rozpoznać różne rodzaje kurzajek i miejsca ich występowania
Kurzajki, mimo że wszystkie są wywoływane przez wirusa HPV, mogą przybierać różne formy i lokalizować się w odmiennych miejscach na ciele. Kluczowe jest, aby potrafić je rozróżnić, co ułatwia diagnostykę i wybór odpowiedniej metody leczenia. Najczęściej spotykane są brodawki zwykłe, które zwykle pojawiają się na dłoniach i palcach. Mają one charakterystyczny, szorstki i grudkowaty wygląd, często przypominający kalafior lub brokuł. Mogą być pojedyncze lub tworzyć skupiska. Ich powierzchnia jest nierówna i twarda, a kolor może być zbliżony do koloru skóry lub nieco ciemniejszy.
Bardzo częstym typem są brodawki podeszwowe, które rozwijają się na podeszwach stóp. Ze względu na nacisk ciężaru ciała podczas chodzenia, rosną one do wewnątrz, a nie na zewnątrz, co może powodować ból i dyskomfort. Mogą być mylone z odciskami, jednak charakterystyczną cechą brodawek podeszwowych jest obecność drobnych, czarnych punktów na powierzchni – są to zatkane naczynia krwionośne, które nadają im specyficzny wygląd. Brodawki podeszwowe często tworzą mozaikowe skupiska, gdy wiele mniejszych zmian zlewa się ze sobą, tworząc większą, bolesną powierzchnię.
Innym rodzajem są brodawki płaskie, które są mniej powszechne i zazwyczaj występują na twarzy, szyi, dłoniach i kolanach. Mają one gładką, płaską powierzchnię i są lekko wyniesione ponad skórę. Mogą mieć kolor skóry, różowy lub brązowawy. Często pojawiają się w linii, co może wynikać z drapania i rozprzestrzeniania wirusa. Brodawki nitkowate, zwane również palczastymi, charakteryzują się cienkim, nitkowatym kształtem i często pojawiają się na twarzy, wokół ust, nosa i oczu, a także na szyi. Są one zazwyczaj cielistego koloru i mogą szybko rosnąć.
- Brodawki zwykłe: szorstkie, grudkowate, najczęściej na dłoniach i palcach.
- Brodawki podeszwowe: na podeszwach stóp, rosną do wewnątrz, bolesne, z czarnymi punktami.
- Brodawki płaskie: gładkie, płaskie, lekko wyniesione, często na twarzy i dłoniach.
- Brodawki nitkowate: cienkie, nitkowate, szybko rosnące, często na twarzy i szyi.
- Brodawki mozaikowe: skupiska mniejszych brodawek, tworzące większą, bolesną powierzchnię.
Profilaktyka przeciwko kurzajkom i jak unikać zakażenia wirusem
Skuteczna profilaktyka przeciwko kurzajkom opiera się na zrozumieniu dróg ich przenoszenia i stosowaniu odpowiednich środków ostrożności. Kluczowe jest unikanie kontaktu z wirusem HPV, co w praktyce oznacza przestrzeganie zasad higieny osobistej i unikanie sytuacji sprzyjających zakażeniu. W miejscach publicznych, gdzie ryzyko jest podwyższone, takich jak baseny, sauny, siłownie czy ogólnodostępne prysznice, zawsze należy nosić obuwie ochronne. Dotyczy to nie tylko podłogi, ale także mat i innych powierzchni, które mogą być zanieczyszczone.
Regularne mycie rąk jest podstawową, ale niezwykle ważną czynnością, która pomaga usunąć potencjalne wirusy z powierzchni skóry. Szczególną uwagę należy zwrócić na higienę po powrocie do domu, po kontakcie z osobami publicznymi lub przedmiotami używanymi przez wiele osób. Warto unikać dotykania twarzy, zwłaszcza okolic nosa, ust i oczu, które są potencjalnymi bramami dla wirusa. Jeśli masz już kurzajki, ważne jest, aby nie drapać ich ani nie rozdrapywać, ponieważ może to prowadzić do samoistnego rozsiewania wirusa na inne części ciała (autoinokulacja) lub do zakażenia innych osób.
Wzmocnienie układu odpornościowego jest kolejnym filarem profilaktyki. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie chronicznego stresu to czynniki, które wspierają naturalne mechanizmy obronne organizmu. W okresach obniżonej odporności, na przykład po chorobie, warto zwrócić szczególną uwagę na te aspekty. W przypadku dzieci, które są bardziej podatne na zakażenie, należy edukować je o zasadach higieny i unikać dzielenia się przedmiotami osobistego użytku, takimi jak ręczniki czy obuwia. Dbając o zdrową skórę, zapobiegamy również jej uszkodzeniom, które mogłyby ułatwić wirusowi wniknięcie do organizmu. Stosowanie nawilżających kremów, szczególnie w okresach suchych, może pomóc w utrzymaniu integralności bariery skórnej.
- Zawsze nosić obuwie ochronne w miejscach publicznych, takich jak baseny i siłownie.
- Regularnie myć ręce, zwłaszcza po kontakcie z powierzchniami publicznymi.
- Unikać dotykania twarzy, nosa i ust, aby zapobiec wniknięciu wirusa.
- Nie drapać i nie drapać istniejących kurzajek, aby uniknąć rozsiewania wirusa.
- Wzmacniać układ odpornościowy poprzez zdrową dietę, aktywność fizyczną i odpoczynek.
- Edukować dzieci o zasadach higieny i unikać dzielenia się przedmiotami osobistego użytku.
- Dbać o nawilżenie skóry, aby utrzymać jej integralność jako barierę ochronną.
Kiedy należy zgłosić się do lekarza w celu leczenia kurzajek
Chociaż wiele kurzajek można z powodzeniem leczyć domowymi sposobami lub dostępnymi bez recepty preparatami, istnieją sytuacje, w których wizyta u lekarza jest absolutnie konieczna. Przede wszystkim, jeśli kurzajki są liczne, szybko się rozprzestrzeniają lub nawracają pomimo stosowania dostępnych metod, należy skonsultować się ze specjalistą. Lekarz jest w stanie postawić prawidłową diagnozę i wykluczyć inne, potencjalnie poważniejsze schorzenia skórne, które mogą naśladować kurzajki. Niektóre zmiany skórne, zwłaszcza te nietypowe, mogą wymagać dokładniejszej analizy, na przykład biopsji, aby potwierdzić ich charakter.
Szczególną ostrożność powinny zachować osoby z obniżoną odpornością, na przykład po przeszczepach narządów, osoby zakażone HIV lub pacjenci przyjmujący leki immunosupresyjne. U tych osób wirus HPV może prowadzić do bardziej agresywnych i rozległych zmian, a także zwiększać ryzyko rozwoju nowotworów związanych z wirusem HPV. Dlatego w takich przypadkach zaleca się regularne kontrole lekarskie i szybkie reagowanie na pojawienie się nowych zmian skórnych.
Jeśli kurzajki zlokalizowane są w miejscach wrażliwych, takich jak twarz, okolice narządów płciowych czy stóp, które są szczególnie narażone na infekcje i ból, wizyta u lekarza jest wskazana. Brodawki na stopach, jeśli są bolesne i utrudniają chodzenie, mogą wymagać profesjonalnego leczenia. Podobnie, jeśli kurzajki krwawią, są zaczerwienione, obrzęknięte lub wykazują inne oznaki stanu zapalnego, może to świadczyć o wtórnej infekcji bakteryjnej, która wymaga interwencji medycznej. Lekarz może zaproponować zaawansowane metody leczenia, takie jak krioterapię, elektrokoagulację, laseroterapię czy miejscowe leki na receptę, które są bardziej skuteczne w trudnych przypadkach lub gdy inne metody zawiodły. Warto pamiętać, że samoleczenie może prowadzić do powikłań, takich jak blizny czy trwałe uszkodzenia skóry, dlatego w razie wątpliwości zawsze lepiej zasięgnąć porady specjalisty.
- Kurzajki są liczne, szybko się rozprzestrzeniają lub nawracają.
- Istnieje podejrzenie, że zmiana skórna to nie kurzajka, lecz inne schorzenie.
- Osoby z obniżoną odpornością (np. po przeszczepach, zakażone HIV).
- Kurzajki zlokalizowane są w miejscach wrażliwych, takich jak twarz czy okolice intymne.
- Brodawki na stopach są bolesne i utrudniają chodzenie.
- Zmiany skórne wykazują oznaki stanu zapalnego (zaczerwienienie, obrzęk, krwawienie).
- Domowe sposoby leczenia okazały się nieskuteczne lub doprowadziły do powikłań.