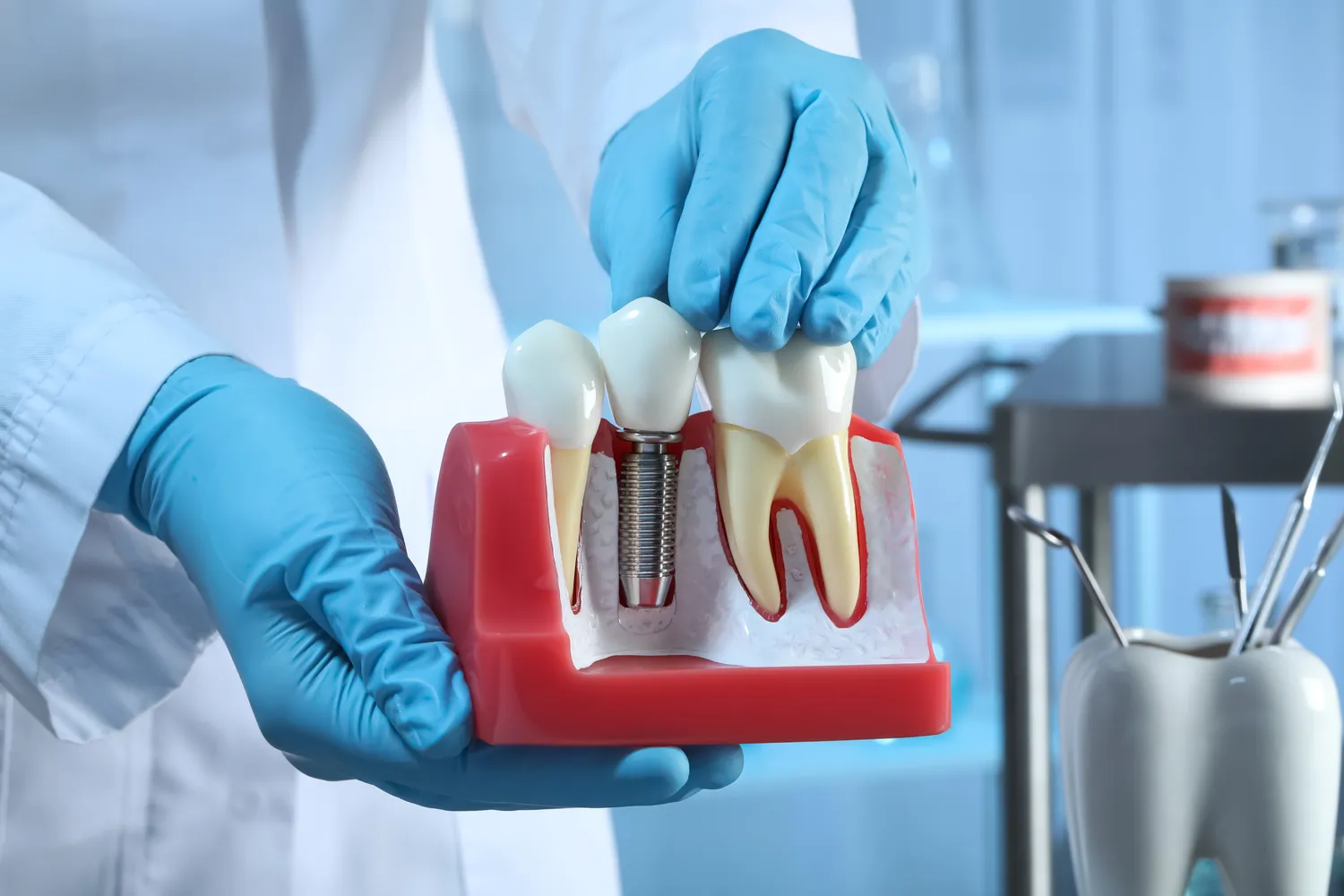
Kiedy jest za późno na leczenie kanałowe?
Leczenie kanałowe, znane również jako endodoncja, jest procedurą ratującą ząb, która polega na usunięciu zainfekowanej lub martwej miazgi z wnętrza zęba. Jest to często ostatnia deska ratunku, gdy próchnica głęboko uszkodziła ząb, powodując stan zapalny lub martwicę miazgi. Celem jest uratowanie zęba przed ekstrakcją, przywrócenie jego funkcji i estetyki. Jednakże, istnieją sytuacje, w których nawet zaawansowane techniki endodontyczne mogą okazać się nieskuteczne, a ząb nie nadaje się do dalszego leczenia. Zrozumienie tych krytycznych momentów jest kluczowe dla pacjentów, aby mogli podejmować świadome decyzje dotyczące swojego zdrowia jamy ustnej.
Decyzja o tym, czy leczenie kanałowe jest wciąż opcją, czy też stało się zbyt późne, zależy od wielu czynników, które ocenia stomatolog. Należą do nich stan samego zęba, rozległość uszkodzeń, obecność powikłań oraz ogólny stan zdrowia pacjenta. Nie zawsze jest to prosta kalkulacja, a stomatolog musi wziąć pod uwagę zarówno szanse na powodzenie leczenia, jak i potencjalne ryzyko. W niektórych przypadkach, nawet jeśli istnieją teoretyczne możliwości leczenia, może się okazać, że jest ono nieopłacalne lub niosące zbyt duże ryzyko niepowodzenia.
Ważne jest, aby pacjenci nie zwlekali z wizytą u dentysty, gdy pojawią się pierwsze objawy bólu zęba lub dyskomfortu. Wczesne wykrycie problemu znacząco zwiększa szanse na skuteczne leczenie, w tym również na skuteczne leczenie kanałowe, i pozwala uniknąć sytuacji, w której ząb jest już nie do uratowania. Czas odgrywa tu kluczową rolę, a im dłużej ząb jest w stanie zapalnym lub martwiczy, tym większe ryzyko nieodwracalnych zmian i powikłań.
Kiedy dentysta może uznać, że na leczenie kanałowe jest już za późno?
Istnieje szereg wskazań klinicznych, które mogą skłonić stomatologa do stwierdzenia, że na leczenie kanałowe jest już za późno. Najczęściej dotyczy to zaawansowanego zniszczenia struktury zęba, które uniemożliwia jego odbudowę po leczeniu endodontycznym. Jeśli próchnica lub uraz doprowadziły do utraty znaczącej części korony zęba, może okazać się, że nawet po skutecznym leczeniu kanałowym nie będzie możliwe przywrócenie mu pełnej funkcjonalności i wytrzymałości. Utrata tkanki kostnej wokół korzenia zęba, widoczna na zdjęciach rentgenowskich, również stanowi poważne przeciwwskazanie. Rozległe zmiany zapalne i torbiele mogą nieodwracalnie uszkodzić kość, czyniąc ząb niestabilnym.
Kolejnym ważnym czynnikiem jest stan samego korzenia zęba. Pęknięcia pionowe korzenia są niemal zawsze nieuleczalne i stanowią wskazanie do ekstrakcji. W takich przypadkach, nawet jeśli miazga jest zainfekowana, leczenie kanałowe nie rozwiąże problemu pęknięcia, a może nawet pogorszyć stan. Widoczne na zdjęciu RTG perforacje korzenia, czyli otwory w ścianie korzenia, które nie zostały odpowiednio zaopatrzone, również mogą uniemożliwić skuteczne leczenie. Stan zapalny tkanki okołowierzchołkowej, który nie ustępuje pomimo wcześniejszych prób leczenia, może świadczyć o oporności bakterii lub o nieodwracalnych zmianach w kości.
Ząb, który był wielokrotnie leczony kanałowo i nadal daje objawy bólowe lub zapalne, również może wymagać ponownej oceny. W takich sytuacjach stomatolog bierze pod uwagę, czy kolejne leczenie endodontyczne ma szansę powodzenia, czy też lepszym rozwiązaniem będzie ekstrakcja. Należy również pamiętać o stanie przyzębia. Zaawansowana choroba przyzębia, prowadząca do utraty kości i rozchwiania zębów, może sprawić, że nawet teoretycznie uleczalny ząb nie będzie miał szans na długoterminowe przetrwanie.
Kiedy należy rozważyć inne opcje niż leczenie kanałowe?
W sytuacji, gdy leczenie kanałowe wydaje się być obarczone wysokim ryzykiem niepowodzenia lub gdy istnieją inne, bardziej przewidywalne rozwiązania, stomatolog może zaproponować alternatywne metody postępowania. Ekstrakcja zęba jest najczęściej wybieraną opcją, gdy jego stan jest krytyczny i nie ma szans na jego uratowanie. Po usunięciu zęba, pacjent ma możliwość zastąpienia go implantem, mostem protetycznym lub ruchomą protezą, co pozwala na przywrócenie pełnej funkcji żucia i estetyki uśmiechu.
Niektóre przypadki mogą wymagać bardziej zaawansowanego leczenia chirurgicznego, które wykracza poza standardową endodoncję. Należą do nich resekcje wierzchołka korzenia, czyli zabiegi polegające na usunięciu zmienionej zapalnie części korzenia zęba i wypełnieniu powstałej ubytku specjalnym materiałem. Ta procedura jest stosowana, gdy standardowe leczenie kanałowe nie przyniosło oczekiwanych rezultatów lub gdy istnieją specyficzne problemy anatomiczne utrudniające jego przeprowadzenie. Czasami konieczne może być również leczenie periodontologiczne, jeśli problemem są choroby dziąseł i przyzębia, które wpływają na stabilność zęba.
Ważnym aspektem jest również ocena ogólnego stanu zdrowia pacjenta. Osoby z pewnymi schorzeniami ogólnymi, takimi jak cukrzyca czy choroby autoimmunologiczne, mogą mieć obniżoną zdolność do regeneracji tkanki i zwiększone ryzyko powikłań po zabiegach stomatologicznych. W takich przypadkach stomatolog, w porozumieniu z lekarzem prowadzącym, może podjąć decyzję o bardziej zachowawczym podejściu lub o konieczności optymalizacji stanu zdrowia przed przystąpieniem do leczenia. Istotne jest również, aby rozważyć potencjalne koszty i czas trwania leczenia w porównaniu do oczekiwanych rezultatów.
Jakie są objawy, że na leczenie kanałowe jest już za późno?
Istnieje szereg sygnałów, które mogą sugerować, że na leczenie kanałowe jest już za późno, i że ząb może być nie do uratowania. Jednym z najbardziej niepokojących objawów jest silny, pulsujący ból, który nasila się w nocy lub przy zmianach ciśnienia. Tego typu ból może świadczyć o zaawansowanym stanie zapalnym miazgi, martwicy lub rozległej infekcji, która rozprzestrzeniła się poza korzeń zęba. Długotrwały obrzęk dziąsła w okolicy zęba, który może przechodzić w ropień, jest kolejnym poważnym sygnałem ostrzegawczym. Obecność ropnia świadczy o nagromadzeniu się ropy w wyniku infekcji, co może prowadzić do dalszych powikłań.
Zmiana koloru zęba na ciemniejszy, szary lub brunatny, może być oznaką martwicy miazgi, czyli obumarcia tkanki wewnątrz zęba. Chociaż nie zawsze oznacza to brak możliwości leczenia, w połączeniu z innymi objawami może wskazywać na zaawansowany proces chorobowy. Powstawanie przetoki na dziąśle, czyli małego otworu, z którego okresowo wypływa ropa, jest bardzo charakterystycznym objawem przewlekłego zapalenia wierzchołka korzenia. Taka przetoka świadczy o tym, że infekcja znalazła drogę ujścia na zewnątrz, ale problem pierwotny nadal istnieje.
Nadwrażliwość na ciepło i zimno, która utrzymuje się nawet po ustąpieniu bodźca, może być objawem zapalenia miazgi. Jeśli jednak ból staje się nie do zniesienia i nie ustępuje po odstawieniu bodźca, może to oznaczać, że miazga obumarła. Rozchwianie zęba, które pojawia się nagle, może być wynikiem utraty tkanki kostnej wokół korzenia zęba, spowodowanej długotrwałym stanem zapalnym lub obecnością torbieli. W takich przypadkach, nawet po leczeniu kanałowym, ząb może pozostać niestabilny.
Kiedy można liczyć na skuteczne leczenie kanałowe zęba?
Istnieje wiele sytuacji, w których leczenie kanałowe jest wysoce skuteczne i pozwala na uratowanie zęba, przywracając mu pełną funkcjonalność. Kluczowym czynnikiem, który decyduje o powodzeniu endodoncji, jest wczesne wykrycie problemu. Gdy próchnica nie jest jeszcze zbyt głęboka, a stan zapalny miazgi jest odwracalny, leczenie kanałowe ma bardzo wysokie szanse powodzenia. W takich przypadkach dentysta jest w stanie usunąć zainfekowaną tkankę, oczyścić i wypełnić kanały korzeniowe, a następnie odbudować koronę zęba.
Skuteczność leczenia kanałowego zależy również od anatomii korzeni zęba. Zęby z prostymi, szerokimi kanałami korzeniowymi są zazwyczaj łatwiejsze do leczenia i mają lepsze rokowania niż zęby z wąskimi, zakrzywionymi kanałami lub dodatkowymi kanałami. Nowoczesne technologie, takie jak mikroskop zabiegowy, endometr czy nowoczesne systemy pilników maszynowych, znacząco zwiększają precyzję i skuteczność leczenia, nawet w trudnych przypadkach anatomicznych. Pozwalają one na dokładne uwidocznienie i opracowanie wszystkich kanałów korzeniowych.
Dobry stan ogólny zdrowia pacjenta również odgrywa rolę. Osoby z silnym układem odpornościowym, bez przewlekłych chorób, które mogłyby wpływać na proces gojenia, mają większe szanse na szybki powrót do zdrowia po leczeniu kanałowym. Ważne jest również przestrzeganie zaleceń pozabiegowych, takich jak prawidłowa higiena jamy ustnej i regularne wizyty kontrolne u stomatologa. Właściwa odbudowa zęba po leczeniu kanałowym, na przykład za pomocą korony protetycznej, jest niezbędna do jego długoterminowego przetrwania i ochrony przed ponownym zakażeniem.
Kiedy jeszcze można uratować ząb po leczeniu kanałowym?
Nawet po przeprowadzeniu leczenia kanałowego, mogą pojawić się sytuacje, w których ząb nadal wymaga dalszej interwencji lub oceny pod kątem możliwości jego uratowania. Jedną z takich sytuacji jest niepowodzenie pierwotnego leczenia endodontycznego, które może objawiać się nawracającym bólem, stanem zapalnym lub pojawieniem się ropnia. W takich przypadkach stomatolog może zdecydować o wykonaniu powtórnego leczenia kanałowego, znanego jako reendo. Polega ono na ponownym otwarciu zęba, usunięciu starego wypełnienia kanałów i ponownym ich oczyszczeniu oraz wypełnieniu.
Powtórne leczenie kanałowe jest często stosowane, gdy pierwotne leczenie nie zostało przeprowadzone prawidłowo, na przykład gdy nie udało się opracować wszystkich kanałów korzeniowych, pozostawiono w nich resztki tkanki lub materiału, albo gdy pojawiły się nowe ogniska infekcji. Nowoczesne narzędzia diagnostyczne, takie jak tomografia komputerowa CBCT, pozwalają na precyzyjne zlokalizowanie przyczyn niepowodzenia pierwotnego leczenia i zaplanowanie skutecznej strategii reendo. Ta technologia obrazowania daje trójwymiarowy obraz zęba i otaczających go tkanek, co jest nieocenione w skomplikowanych przypadkach.
W niektórych przypadkach, gdy powtórne leczenie kanałowe nie przynosi oczekiwanych rezultatów lub gdy istnieją inne problemy, takie jak pęknięcie korzenia lub rozległe zmiany kostne, może być konieczne przeprowadzenie leczenia chirurgicznego. Jak wspomniano wcześniej, resekcja wierzchołka korzenia może pomóc w usunięciu źródła infekcji i zachowaniu zęba. Czasami stosuje się również procedury regeneracyjne, które mają na celu odbudowę utraconej tkanki kostnej wokół wierzchołka korzenia. Ważne jest, aby pacjent pozostawał w regularnym kontakcie ze swoim stomatologiem i informował o wszelkich niepokojących objawach.
Kiedy warto rozważyć leczenie kanałowe zęba u endodonty?
Decyzja o skierowaniu pacjenta do endodonty, czyli specjalisty od leczenia kanałowego, jest zazwyczaj podejmowana w sytuacjach, które wykraczają poza standardowe leczenie stomatologiczne. Warto rozważyć leczenie kanałowe zęba u endodonty, gdy mamy do czynienia ze skomplikowaną anatomią korzeni, taką jak wąskie, zakrzywione lub dodatkowe kanały, które mogą być trudne do opracowania dla ogólnego stomatologa. Specjalista dysponuje zaawansowanym sprzętem i wiedzą, aby poradzić sobie z takimi wyzwaniami.
Endodonci są również ekspertami w leczeniu zębów po nieudanych próbach leczenia kanałowego przeprowadzonych przez innych lekarzy. Posiadają oni doświadczenie w usuwaniu starych wypełnień, lokalizowaniu i opracowywaniu pominiętych kanałów, a także w leczeniu powikłań, takich jak perforacje korzenia czy obecność narzędzi endodontycznych złamanych w kanale. Ich specjalistyczna wiedza pozwala na ponowną ocenę sytuacji i wdrożenie najskuteczniejszej strategii terapeutycznej, zwiększając szanse na powodzenie.
Kolejnym wskazaniem do wizyty u endodonty jest potrzeba zastosowania nowoczesnych technologii diagnostycznych i leczniczych. Mikroskop zabiegowy, który pozwala na powiększenie pola zabiegowego nawet kilkukrotnie, jest nieoceniony w precyzyjnym leczeniu kanałowym. Endodonci często korzystają również z tomografii komputerowej CBCT, która dostarcza szczegółowych informacji o budowie zęba i otaczających go tkanek, co jest kluczowe w diagnozowaniu i leczeniu skomplikowanych przypadków. Wizyta u endodonty jest również zalecana, gdy ząb jest ważny dla estetyki uśmiechu, a pacjentowi zależy na jego jak najlepszym zachowaniu i odbudowie.
„`