Dlaczego wychodzą kurzajki?
Kurzajki, powszechnie znane jako brodawki, to nieestetyczne zmiany skórne, które mogą pojawić się w różnych miejscach ciała. Choć zazwyczaj niegroźne, ich obecność bywa źródłem dyskomfortu i kompleksów. Wiele osób zastanawia się, dlaczego właśnie u nich pojawiają się te zmiany, jakie są przyczyny kurzajek i jak można sobie z nimi poradzić. Zrozumienie mechanizmu powstawania kurzajek jest kluczowe dla skutecznego zapobiegania i leczenia.
Główną przyczyną powstawania kurzajek jest infekcja wirusowa. Wywołują ją wirusy brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Istnieje ponad 100 różnych typów wirusa HPV, z których niektóre są odpowiedzialne za powstawanie kurzajek na skórze, a inne mogą prowadzić do rozwoju zmian w obrębie błon śluzowych, a nawet do nowotworów. Wirusy te są niezwykle powszechne w środowisku i łatwo przenoszą się z osoby na osobę lub przez kontakt z zainfekowanymi powierzchniami.
Warto podkreślić, że nie każda ekspozycja na wirusa HPV skutkuje pojawieniem się kurzajki. Nasz układ odpornościowy zazwyczaj skutecznie radzi sobie z infekcją, niszcząc wirusa, zanim zdąży on spowodować widoczne zmiany skórne. Jednakże, w pewnych sytuacjach, bariera ochronna skóry może zostać naruszona, a układ immunologiczny osłabiony, co sprzyja namnażaniu się wirusa i rozwojowi brodawki. Zrozumienie tych czynników pozwala lepiej zrozumieć, dlaczego kurzajki wychodzą w określonych okolicznościach.
Główne przyczyny pojawienia się kurzajek na skórze
Podstawową i niezaprzeczalną przyczyną powstawania kurzajek jest zakażenie wirusem brodawczaka ludzkiego (HPV). Wirusy te preferują wilgotne, ciepłe środowisko i mogą przetrwać na różnych powierzchniach, takich jak podłogi w publicznych pływalniach, siłowniach, czy nawet na przedmiotach codziennego użytku, jeśli miały kontakt z zainfekowaną skórą. Kiedy skóra jest uszkodzona – na przykład przez drobne skaleczenia, otarcia, pęknięcia czy zadrapania – wirus ma ułatwioną drogę wnikania w jej głębsze warstwy.
Układ odpornościowy każdego człowieka reaguje inaczej na kontakt z wirusem HPV. Osoby z silnym i sprawnie działającym systemem immunologicznym często nawet nie zdają sobie sprawy, że doszło do infekcji, ponieważ organizm szybko eliminuje wirusa. Jednakże, w przypadku osłabienia odporności, ryzyko rozwoju kurzajek znacząco wzrasta. Czynniki takie jak przewlekły stres, niedobory żywieniowe, choroby przewlekłe, przyjmowanie leków immunosupresyjnych (np. po przeszczepach organów) czy infekcje wirusowe (jak grypa czy przeziębienie) mogą obniżać zdolność organizmu do walki z wirusem HPV.
Dzieci są szczególnie podatne na zakażenie wirusem HPV i rozwój kurzajek. Wynika to z faktu, że ich układ odpornościowy jest wciąż w fazie rozwoju i nie jest jeszcze w pełni wykształcony. Dodatkowo, dzieci często bawią się w miejscach, gdzie wirusy mogą być obecne (jak place zabaw, baseny), a także mają tendencję do drapania i dotykania zmian skórnych, co sprzyja rozprzestrzenianiu się infekcji na inne części ciała.
Jak wirus HPV wywołuje kurzajki na dłoniach i stopach?
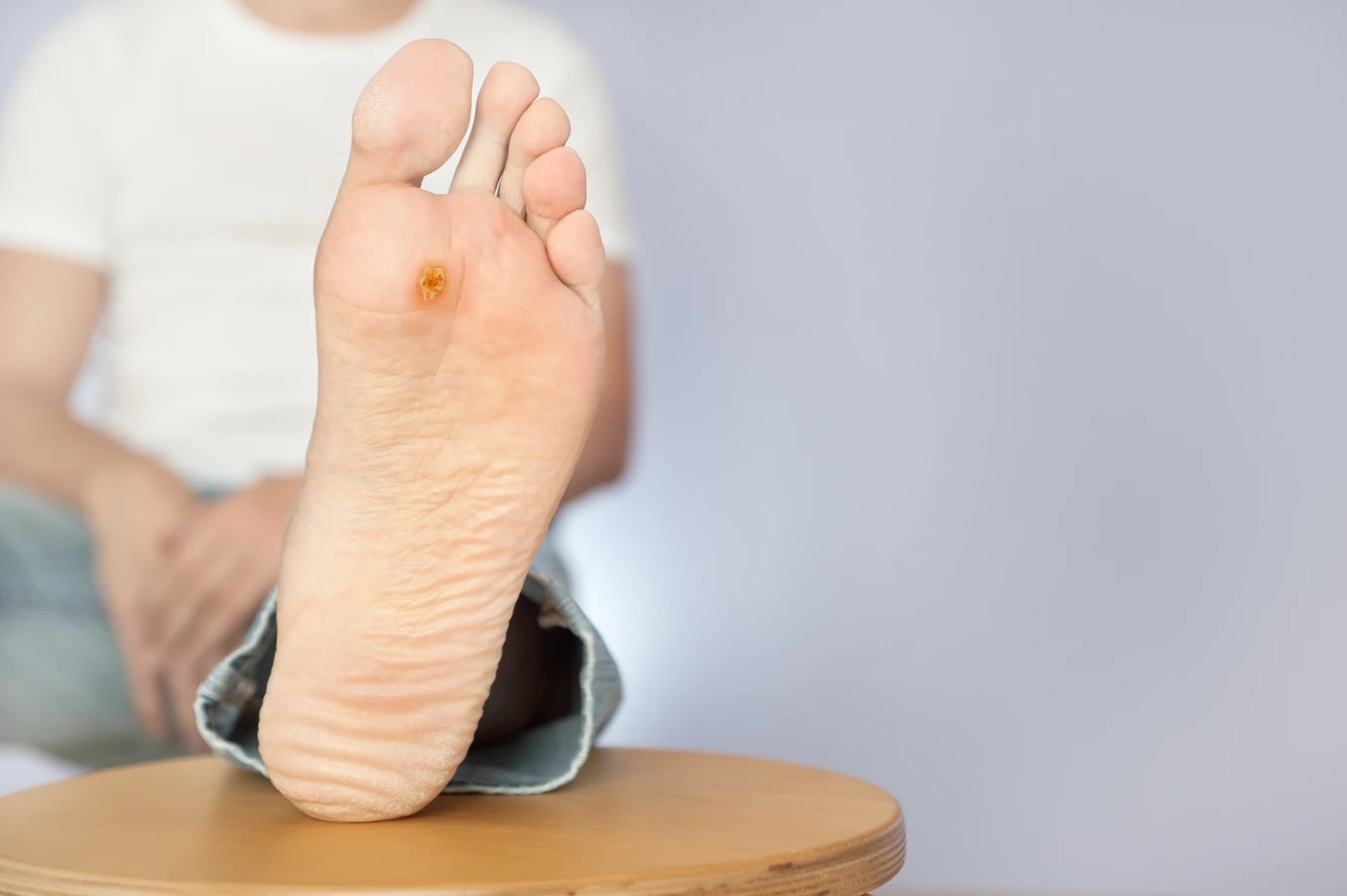
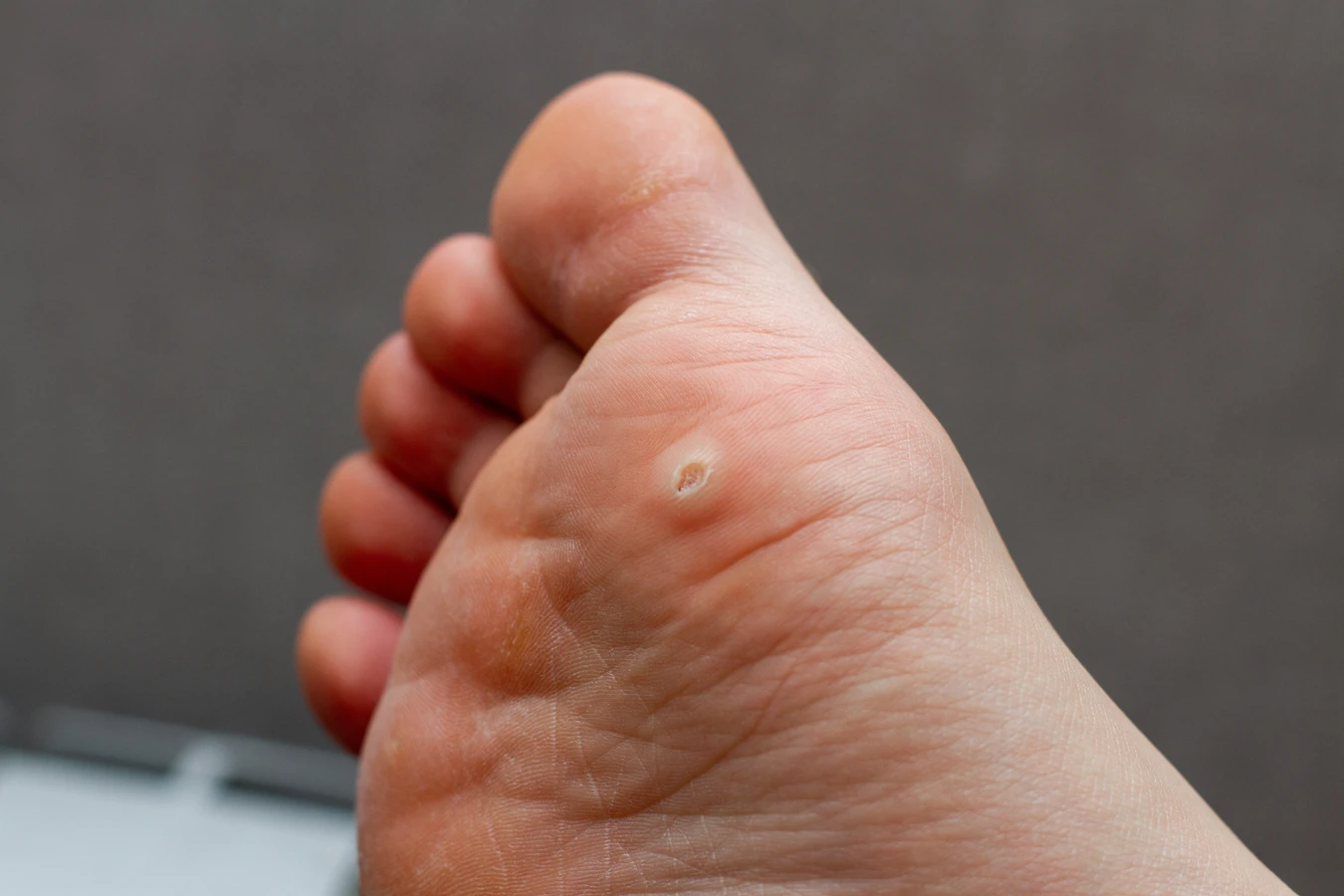
Specyficzne typy wirusa HPV preferują różne lokalizacje na ciele. Na przykład, wirusy odpowiedzialne za kurzajki na dłoniach i palcach często przenoszą się przez bezpośredni kontakt z zainfekowaną skórą lub przez dotykanie przedmiotów, które miały kontakt z wirusem. Na stopach, zwłaszcza na podeszwach, kurzajki (zwane kurzajkami podeszwowymi lub odciskami) mogą być szczególnie bolesne ze względu na nacisk wywierany podczas chodzenia. Często dochodzi do nich w wyniku chodzenia boso po wilgotnych powierzchniach, takich jak baseny czy szatnie.
Rozprzestrzenianie się wirusa na inne części ciała jest zjawiskiem powszechnym, zwanym autoinokulacją. Polega ono na przenoszeniu wirusa z jednej części skóry na drugą, na przykład poprzez drapanie istniejącej kurzajki i dotykanie innej, niezainfekowanej skóry. To tłumaczy, dlaczego u jednej osoby może pojawić się wiele kurzajek w różnych miejscach. Szczególnie narażone są osoby z problemami skórnymi, takimi jak egzema czy łuszczyca, których skóra jest bardziej podatna na uszkodzenia i wnikanie wirusów.
Rola układu odpornościowego w powstawaniu kurzajek
Podstawowym mechanizmem obronnym organizmu przed wirusami, w tym przed HPV, jest odpowiedź immunologiczna. Komórki układu odpornościowego, takie jak limfocyty T i makrofagi, rozpoznają wirusa jako obcego najeźdźcę i podejmują działania mające na celu jego neutralizację i eliminację. W większości przypadków, sprawnie działający układ odpornościowy jest w stanie poradzić sobie z infekcją HPV, zanim ta zdąży wywołać widoczne zmiany skórne. Dlatego też, nie każdy kontakt z wirusem skutkuje pojawieniem się kurzajki.
Jednakże, istnieją sytuacje, w których zdolność układu odpornościowego do zwalczania infekcji jest osłabiona. Może to być spowodowane wieloma czynnikami, takimi jak:
- Choroby przewlekłe osłabiające organizm.
- Okresy wzmożonego stresu fizycznego lub psychicznego.
- Niedobory żywieniowe i brak niezbędnych witamin oraz minerałów.
- Przyjmowanie leków immunosupresyjnych, które celowo obniżają aktywność układu odpornościowego.
- Wiek – zarówno bardzo młody wiek (niska odporność u dzieci), jak i podeszły wiek (naturalne osłabienie funkcji immunologicznych) mogą zwiększać podatność.
W takich przypadkach, wirus HPV ma większe szanse na namnożenie się i wywołanie zmian skórnych w postaci kurzajek.
Co więcej, nawet po wyleczeniu kurzajki, wirus HPV może pozostać w organizmie w stanie uśpienia. W przyszłości, w momencie ponownego osłabienia odporności, może dojść do reaktywacji infekcji i pojawienia się nowych brodawek. Dlatego też, dbanie o ogólną kondycję organizmu i wzmacnianie odporności jest kluczowe nie tylko w leczeniu, ale także w profilaktyce nawrotów kurzajek.
Czynniki zwiększające ryzyko zarażenia się wirusem HPV
Chociaż wirus HPV jest powszechny, istnieją pewne czynniki, które znacząco zwiększają prawdopodobieństwo zarażenia się nim i rozwinięcia kurzajek. Jednym z kluczowych czynników jest stan skóry. Każde uszkodzenie naskórka, nawet najmniejsze, takie jak zadrapanie, skaleczenie, pęknięcie czy otarcie, stanowi otwartą furtkę dla wirusa. Skóra sucha, łuszcząca się lub zraniona jest znacznie bardziej podatna na infekcję niż zdrowa i nieuszkodzona.
Wilgotne i ciepłe środowiska stanowią idealne warunki do przetrwania i rozwoju wirusa HPV. Dlatego też, miejsca takie jak publiczne baseny, sauny, siłownie, łaźnie czy szatnie są potencjalnymi ogniskami zakażenia. Chodzenie boso po tych powierzchniach, szczególnie jeśli skóra stóp jest uszkodzona, znacząco zwiększa ryzyko zarażenia się wirusem, który może prowadzić do powstania kurzajek podeszwowych.
Oprócz czynników środowiskowych i stanu skóry, istotną rolę odgrywa również osłabienie układu odpornościowego. Osoby z obniżoną odpornością, spowodowaną chorobami, stresem, nieprawidłową dietą, czy przyjmowaniem leków immunosupresyjnych, są bardziej podatne na infekcje wirusowe, w tym na HPV. Warto również wspomnieć o bezpośrednim kontakcie z osobą zakażoną. Choć nie każdy kontakt prowadzi do infekcji, dzielenie się ręcznikami, obuwiem czy przedmiotami osobistego użytku może ułatwić przeniesienie wirusa.
Jakie są najczęstsze miejsca powstawania kurzajek?
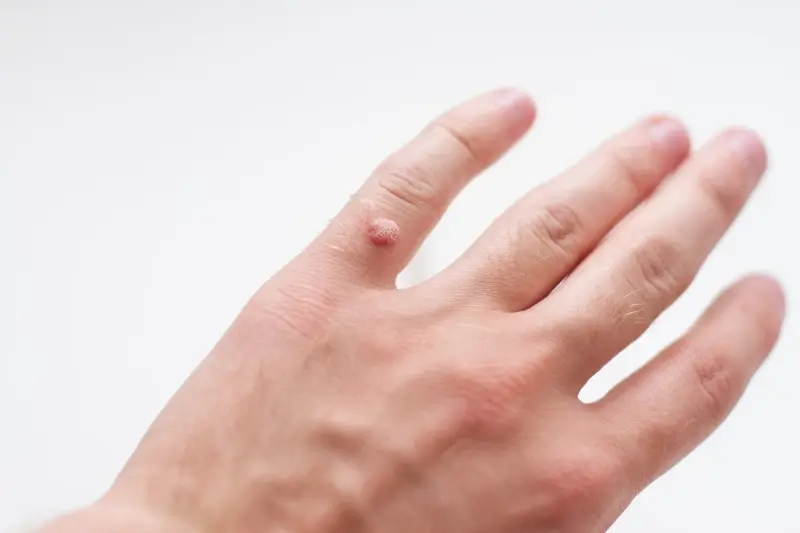
Kurzajki mogą pojawić się praktycznie na każdej części ciała, jednak pewne lokalizacje są nimi szczególnie predysponowane ze względu na częstszy kontakt z wirusem lub specyficzne warunki panujące na skórze. Jednym z najczęstszych miejsc występowania są dłonie. Na dłoniach wirus HPV często manifestuje się w postaci brodawek zwykłych, które mają chropowatą powierzchnię i mogą pojawiać się pojedynczo lub w skupiskach. Dotyczy to zwłaszcza okolic paznokci, gdzie skóra jest cieńsza i bardziej narażona na mikrourazy.
Kolejnym częstym miejscem są stopy, zwłaszcza ich podeszwy. Kurzajki podeszwowe, nazywane również kurzajkami mozaikowymi lub odciskami, powstają na skutek infekcji wirusem HPV w miejscach narażonych na ucisk i tarcie podczas chodzenia. Mogą one być bardzo bolesne i przypominać odciski, przez co bywają mylone z innymi zmianami skórnymi. Często pojawiają się w miejscach intensywnego kontaktu z podłożem, jak pięty czy przodostopie.
Twarz, zwłaszcza okolice nosa, ust i brody, również może być miejscem występowania kurzajek, najczęściej w postaci brodawek płaskich, które są mniejsze, bardziej gładkie i często występują w większej liczbie. Okolice narządów płciowych i błony śluzowe są domeną innych typów wirusa HPV, prowadzących do powstawania tzw. kłykcin kończystych, które wymagają odrębnego leczenia. Ciało, w tym łokcie, kolana czy tułów, również może być dotknięte kurzajkami, choć zdarza się to rzadziej niż na dłoniach i stopach.
Kiedy warto udać się do lekarza w sprawie kurzajek?
W większości przypadków kurzajki są zmianami łagodnymi i nie stanowią zagrożenia dla zdrowia. Jednakże, istnieją sytuacje, w których wizyta u lekarza, najlepiej dermatologa, jest wskazana. Przede wszystkim, jeśli kurzajka jest bolesna, krwawi, zmienia kolor, kształt lub rozmiar, może to sugerować inne schorzenie, w tym zmiany nowotworowe, dlatego wymaga profesjonalnej oceny. Niepokojące powinny być również wszelkie zmiany, które szybko się rozrastają lub są trudne do zdiagnozowania.
Szczególną ostrożność powinny zachować osoby z cukrzycą lub innymi schorzeniami wpływającymi na krążenie i gojenie się ran. U tych pacjentów nawet niewielkie zmiany skórne, w tym kurzajki, mogą prowadzić do poważnych powikłań. Podobnie, osoby z osłabionym układem odpornościowym, na przykład po chemioterapii lub przyjmujące leki immunosupresyjne, powinny skonsultować się z lekarzem przed podjęciem próby samodzielnego leczenia.
Kiedy samodzielne próby leczenia domowymi sposobami lub preparatami dostępnymi bez recepty nie przynoszą rezultatów po kilku tygodniach, warto zasięgnąć porady specjalisty. Lekarz będzie w stanie prawidłowo zdiagnozować zmianę, wykluczyć inne schorzenia i zaproponować najskuteczniejszą metodę leczenia, która może obejmować krioterapię (wymrażanie), elektrokoagulację (wypalanie), laseroterapię lub leczenie farmakologiczne. Ważne jest również, aby udać się do lekarza, jeśli kurzajki pojawiają się w nietypowych miejscach, na przykład na twarzy lub w okolicach intymnych, gdzie ryzyko powstania blizn jest większe.
Jakie są dostępne metody leczenia kurzajek?
Leczenie kurzajek opiera się na kilku głównych strategiach, których celem jest usunięcie zainfekowanej tkanki i pobudzenie układu odpornościowego do walki z wirusem HPV. Jedną z najczęściej stosowanych metod jest krioterapia, polegająca na wymrażaniu kurzajki za pomocą ciekłego azotu. Zabieg ten powoduje zniszczenie komórek wirusowych, a następnie powstanie pęcherza, po którym miejsce po kurzajce goi się, pozostawiając nową, zdrową skórę.
Inną skuteczną metodą jest elektrokoagulacja, czyli wypalanie kurzajki za pomocą prądu elektrycznego. Procedura ta jest zazwyczaj wykonywana w znieczuleniu miejscowym i pozwala na precyzyjne usunięcie zmiany. Laseroterapia stanowi nowoczesną alternatywę dla tradycyjnych metod. Wiązka lasera niszczy tkankę kurzajki, a jednocześnie obkurcza naczynia krwionośne, minimalizując ryzyko krwawienia i infekcji. Metoda ta jest szczególnie polecana w przypadku trudnych do usunięcia lub nawracających kurzajek.
Dostępne są również preparaty farmakologiczne, zarówno te dostępne na receptę, jak i bez recepty. Należą do nich środki zawierające kwas salicylowy lub mocznika, które pomagają w złuszczaniu naskórka i stopniowym usuwaniu kurzajki. W niektórych przypadkach lekarz może zalecić stosowanie leków immunomodulujących, które mają na celu pobudzenie miejscowej odpowiedzi immunologicznej organizmu przeciwko wirusowi HPV. Wybór metody leczenia zależy od wielkości, lokalizacji i liczby kurzajek, a także od indywidualnych cech pacjenta.
Profilaktyka powstawania kurzajek i nawrotów
Skuteczna profilaktyka kurzajek opiera się na minimalizowaniu ryzyka kontaktu z wirusem HPV oraz na utrzymaniu zdrowej i mocnej skóry. Kluczowe jest unikanie chodzenia boso w miejscach publicznych o podwyższonej wilgotności, takich jak baseny, sauny czy szatnie. W takich miejscach zawsze należy nosić klapki lub inne obuwie ochronne, aby zapobiec bezpośredniemu kontaktowi stóp z potencjalnie zainfekowanymi powierzchniami. Dbajmy również o higienę tych miejsc.
Utrzymanie skóry w dobrej kondycji jest równie ważne. Należy unikać jej nadmiernego wysuszania, stosując odpowiednie kremy nawilżające, szczególnie po kontakcie z wodą. Wszelkie drobne skaleczenia, otarcia czy pęknięcia na skórze należy jak najszybciej opatrzyć, aby zapobiec wniknięciu wirusa. Unikajmy także drapania i dotykania istniejących kurzajek, ponieważ może to prowadzić do rozprzestrzeniania się wirusa na inne części ciała.
Wzmacnianie ogólnej odporności organizmu jest fundamentalnym elementem profilaktyki. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie przewlekłego stresu to czynniki, które wspierają prawidłowe funkcjonowanie układu immunologicznego i czynią go bardziej odpornym na infekcje wirusowe. W przypadku nawracających kurzajek, warto skonsultować się z lekarzem, który może zalecić dodatkowe metody profilaktyki lub leczenia.