Od czego robią się kurzajki?
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które potrafią pojawić się niespodziewanie i sprawić sporo dyskomfortu. Ich geneza tkwi głęboko w biologicznym mechanizmie infekcji wirusowej. Kluczowym czynnikiem wywołującym kurzajki jest zakażenie wirusem brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Istnieje ponad sto typów tego wirusa, a każdy z nich ma tendencję do atakowania określonych obszarów skóry lub błon śluzowych. Wirus ten jest niezwykle rozpowszechniony w środowisku, co sprawia, że kontakt z nim jest stosunkowo łatwy. Sam wirus jest niewielki i niewidoczny gołym okiem, jednak jego zdolność do wnikania w naskórek i namnażania się jest jego główną cechą charakterystyczną.
Po wniknięciu do organizmu, najczęściej przez drobne skaleczenia, otarcia czy pęknięcia naskórka, wirus HPV zaczyna się rozwijać w komórkach skóry. Okres inkubacji może być różny – od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus nie daje zazwyczaj żadnych widocznych objawów. Kiedy jednak jego populacja osiągnie odpowiednią wielkość, zaczyna wpływać na cykl podziału komórek naskórka, prowadząc do ich nadmiernego rozrostu. To właśnie ten niekontrolowany wzrost komórek objawia się jako charakterystyczna, guzkowata zmiana skórna, którą nazywamy kurzajką. Wirus HPV preferuje miejsca ciepłe i wilgotne, dlatego często pojawiają się one na dłoniach, stopach, a także w okolicach intymnych.
Warto podkreślić, że nie każdy kontakt z wirusem HPV kończy się pojawieniem kurzajki. Nasz układ odpornościowy odgrywa kluczową rolę w obronie przed infekcją. U osób z silnym, sprawnie działającym systemem immunologicznym, organizm może skutecznie zwalczyć wirusa, zanim ten zdąży wywołać jakiekolwiek zmiany skórne. Czynniki osłabiające odporność, takie jak stres, choroby przewlekłe, niedobory żywieniowe czy przyjmowanie niektórych leków, mogą zwiększać ryzyko rozwoju kurzajek po ekspozycji na wirusa. Zrozumienie tych podstawowych mechanizmów jest pierwszym krokiem do skutecznego zapobiegania i leczenia tych niechcianych zmian skórnych.
Główne czynniki sprzyjające powstawaniu kurzajek
Istnieje szereg czynników, które znacząco zwiększają prawdopodobieństwo zainfekowania wirusem HPV i rozwinięcia kurzajek. Wśród nich kluczowe znaczenie ma bezpośredni kontakt skóry z wirusem. Wirus HPV jest wysoce zaraźliwy i łatwo przenosi się z osoby na osobę, a także przez zakażone przedmioty. Miejsca publiczne, takie jak baseny, siłownie, szatnie czy prysznice, stanowią idealne środowisko do jego rozprzestrzeniania się ze względu na panującą tam wilgoć i częste korzystanie z wspólnych przestrzeni. Dotknięcie powierzchni, na której znajdują się cząsteczki wirusa, a następnie przetarcie oka, nosa czy ust, może doprowadzić do infekcji.
Kolejnym ważnym aspektem jest stan skóry. Niewielkie skaleczenia, zadrapania, pęknięcia czy otarcia na skórze stanowią otwartą bramę dla wirusa. Nawet pozornie niegroźne uszkodzenia naskórka mogą ułatwić wirusowi HPV wniknięcie do głębszych warstw skóry i rozpoczęcie procesu infekcji. Osoby, które często narażają swoje dłonie i stopy na kontakt z wodą, na przykład poprzez wykonywanie prac domowych bez rękawiczek, mogą mieć bardziej podatną skórę na infekcje. Podobnie, sucha i popękana skóra na stopach, szczególnie w okolicach pięt i palców, jest bardziej narażona na zakażenie.
- Kontakt bezpośredni z osobą zarażoną wirusem HPV.
- Korzystanie z miejsc publicznych o podwyższonej wilgotności (baseny, sauny, siłownie).
- Uszkodzenia naskórka takie jak skaleczenia, zadrapania czy pęknięcia skóry.
- Osłabienie układu odpornościowego z różnych przyczyn (stres, choroby, niedobory).
- Noszenie nieoddychającego obuwia, które sprzyja nadmiernemu poceniu się stóp.
- Dzielenie się przedmiotami osobistego użytku, takimi jak ręczniki czy obuwie.
- Drapanie lub rozdrapywanie istniejących kurzajek, co może prowadzić do ich rozsiewu.
Warto również zwrócić uwagę na fakt, że pewne rodzaje aktywności fizycznej mogą zwiększać ryzyko zakażenia. Długotrwałe noszenie ciasnego, nieprzewiewnego obuwia, zwłaszcza w ciepłe dni, tworzy wilgotne i ciepłe środowisko, idealne dla rozwoju wirusa HPV. Nadmierne pocenie się stóp, często towarzyszące noszeniu syntetycznych skarpetek i butów, dodatkowo sprzyja infekcji. W takich warunkach skóra staje się bardziej podatna na mikrourazy, przez które wirus może łatwiej wniknąć. Ponadto, niektórzy ludzie mogą być genetycznie bardziej podatni na rozwój kurzajek, choć jest to rzadszy czynnik.
Jak wirus HPV prowadzi do rozwoju kurzajek na skórze

W normalnych warunkach komórki naskórka dzielą się w ściśle określonym tempie, stopniowo różnicując się i przesuwając w kierunku powierzchni skóry, gdzie ostatecznie obumierają i złuszczają się. Wirus HPV zakłóca ten proces. Zainfekowane komórki zaczynają dzielić się znacznie szybciej niż zdrowe, co prowadzi do powstania widocznego zgrubienia na powierzchni skóry. Dodatkowo, wirus stymuluje komórki do produkcji specyficznej keratyny, białka budującego włosy i paznokcie, ale w nadmiernej ilości i w nieprawidłowej formie. Ta nadprodukcja keratyny jest odpowiedzialna za charakterystyczną, często szorstką i nierówną powierzchnię kurzajki.
Różne typy wirusa HPV mają predyspozycje do infekowania różnych obszarów ciała i wywoływania specyficznych rodzajów brodawek. Na przykład, wirusy HPV typu 1 i 4 często powodują kurzajki na stopach, znane jako brodawki podeszwowe. Z kolei wirusy HPV typu 2 i 3 są częściej odpowiedzialne za brodawki zwykłe na dłoniach i palcach. Wirusy HPV typu 6 i 11 są powszechnie związane z powstawaniem brodawek narządów płciowych, ale mogą również wywoływać brodawki na innych częściach ciała. Czas od momentu zakażenia do pojawienia się widocznej kurzajki, czyli okres inkubacji, jest zmienny i zależy od wielu czynników, w tym od stanu odporności organizmu.
Szczegółowe omówienie drogi zakażenia wirusem kurzajek
Zrozumienie dróg, jakimi wirus HPV dostaje się do organizmu i powoduje kurzajki, jest kluczowe dla profilaktyki. Najczęściej zakażenie następuje przez bezpośredni kontakt skóra do skóry z osobą, która ma aktywne zmiany wirusowe. Nawet jeśli dana osoba nie ma widocznych kurzajek, może być nosicielem wirusa i nieświadomie go rozsiewać. Dotknięcie zainfekowanej skóry, a następnie dotknięcie własnej skóry w miejscu, gdzie znajdują się mikrourazy, jest najprostszym scenariuszem przeniesienia wirusa. Dzieci, ze względu na ich naturalną skłonność do eksplorowania świata i częstszy kontakt fizyczny, są szczególnie narażone na zakażenie.
Drugą istotną drogą przenoszenia jest kontakt pośredni, czyli poprzez zakażone przedmioty i powierzchnie. Wirus HPV jest stosunkowo odporny na wysychanie i może przetrwać na powierzchniach przez pewien czas. Miejsca takie jak podłogi w publicznych łaźniach, basenach, siłowniach, hotelowe dywany czy nawet wspólne ręczniki mogą być źródłem infekcji. Noszenie wspólnego obuwia, na przykład klapków na basenie, również zwiększa ryzyko. Dlatego tak ważne jest, aby w miejscach publicznych dbać o higienę i unikać chodzenia boso, szczególnie w wilgotnych pomieszczeniach.
- Bezpośredni kontakt skóra do skóry z osobą zarażoną.
- Dotykanie zakażonych powierzchni takich jak podłogi w miejscach publicznych.
- Używanie wspólnych przedmiotów osobistego użytku (ręczniki, obuwie).
- Drapanie lub rozdrapywanie istniejących kurzajek, co może prowadzić do samoinfekcji.
- Przeniesienie wirusa przez drobne skaleczenia lub otarcia skóry.
- Kontakt błon śluzowych z wirusem, szczególnie w przypadku brodawek narządów płciowych.
Autoinfekcja, czyli samoinfekcja, to kolejny sposób, w jaki kurzajki mogą się rozprzestrzeniać po ciele. Jeśli osoba ma już kurzajkę, na przykład na palcu, i rozdrapie ją lub otrze, może przenieść wirusa na inne części swojej skóry. Ten mechanizm jest szczególnie powszechny w przypadku brodawek na rękach i stopach. Wirus może być następnie przenoszony na nowe miejsca, prowadząc do powstania kolejnych zmian. Dlatego tak ważne jest, aby unikać drapania i rozdrapywania kurzajek, a w przypadku ich leczenia stosować się do zaleceń specjalisty, aby zapobiec rozsiewowi wirusa.
Rola układu odpornościowego w walce z kurzajkami
Układ odpornościowy odgrywa fundamentalną rolę w procesie powstawania, rozwoju, a także w samoistnym zanikaniu kurzajek. Nasz organizm posiada złożony system obronny, który stale monitoruje obecność potencjalnych zagrożeń, w tym wirusów. W przypadku zakażenia wirusem HPV, układ odpornościowy reaguje, próbując zneutralizować patogen i wyeliminować zainfekowane komórki. Siła i skuteczność tej reakcji immunologicznej decydują o tym, czy kurzajka w ogóle się pojawi, jak szybko będzie się rozwijać, a także czy organizm będzie w stanie samodzielnie sobie z nią poradzić.
U osób z silnym i sprawnie działającym systemem odpornościowym, organizm często jest w stanie wykryć i zwalczyć wirusa HPV zanim jeszcze zdąży on wywołać jakiekolwiek widoczne zmiany skórne. W takich przypadkach wirus może pozostać w organizmie w stanie uśpienia lub zostać całkowicie wyeliminowany. Nawet jeśli dojdzie do powstania kurzajki, silna odpowiedź immunologiczna może doprowadzić do jej samoistnego zaniknięcia po pewnym czasie. Szacuje się, że nawet 50% kurzajek znika samoistnie w ciągu dwóch lat, co jest bezpośrednim wynikiem działania układu odpornościowego.
Z drugiej strony, czynniki osłabiające odporność mogą znacząco zwiększyć ryzyko rozwoju kurzajek i utrudnić organizmowi walkę z infekcją. Do takich czynników należą między innymi: przewlekły stres, niedobory żywieniowe, choroby autoimmunologiczne, infekcje wirusowe (np. HIV), nowotwory, a także przyjmowanie leków immunosupresyjnych po przeszczepach narządów. Osoby z obniżoną odpornością są bardziej podatne na zakażenie wirusem HPV, a także mogą mieć trudności z samoistnym zwalczeniem istniejących kurzajek. W takich przypadkach leczenie może być dłuższe i wymagać interwencji medycznej.
Czynniki ludzkie wpływające na powstawanie kurzajek
Choć za powstawanie kurzajek odpowiada wirus HPV, to ludzkie zachowania i predyspozycje odgrywają znaczącą rolę w tym procesie. Warto zrozumieć, że nie jesteśmy bezbronni wobec wirusa, a świadomość pewnych czynników pozwala na skuteczną profilaktykę. Jednym z kluczowych czynników jest higiena osobista. Regularne mycie rąk, zwłaszcza po kontakcie z miejscami publicznymi lub osobami, które mogą być nosicielami wirusa, znacząco zmniejsza ryzyko zakażenia. Dbanie o czystość skóry, szczególnie stóp, zapobiega powstawaniu mikrourazów, przez które wirus może łatwiej wniknąć.
Sposób ubierania się i dobór obuwia mają również niebagatelne znaczenie. Noszenie przewiewnych butów i skarpetek, które pozwalają skórze oddychać i odprowadzają wilgoć, zapobiega nadmiernemu poceniu się stóp. Wilgotne środowisko sprzyja rozwojowi wirusów i bakterii, a także może prowadzić do rozmiękczenia naskórka, czyniąc go bardziej podatnym na infekcje. Unikanie ciasnego obuwia, które ociera i powoduje mikrourazy, jest równie ważne, szczególnie dla osób aktywnych fizycznie.
- Niewłaściwa higiena osobista, zwłaszcza dłoni i stóp.
- Noszenie nieprzewiewnego obuwia, które sprzyja poceniu się stóp.
- Drapanie lub rozdrapywanie istniejących zmian skórnych.
- Niewystarczająca ochrona skóry w miejscach publicznych (np. brak klapek na basenie).
- Osłabienie organizmu przez stres, choroby lub niedobory żywieniowe.
- Dzielenie się ręcznikami, obuwiem czy innymi przedmiotami osobistego użytku.
Warto również zwrócić uwagę na indywidualną skłonność do infekcji. Niektórzy ludzie, mimo podobnej ekspozycji na wirusa, są bardziej podatni na rozwój kurzajek. Może to wynikać z czynników genetycznych lub indywidualnej odpowiedzi immunologicznej. W takich przypadkach nawet drobne zaniedbania w higienie lub profilaktyce mogą prowadzić do pojawienia się zmian. Kluczowe jest zatem świadome podejście do własnego zdrowia i stosowanie się do zaleceń profilaktycznych, dostosowanych do indywidualnych predyspozycji.
Różne rodzaje kurzajek i ich powiązanie z wirusem
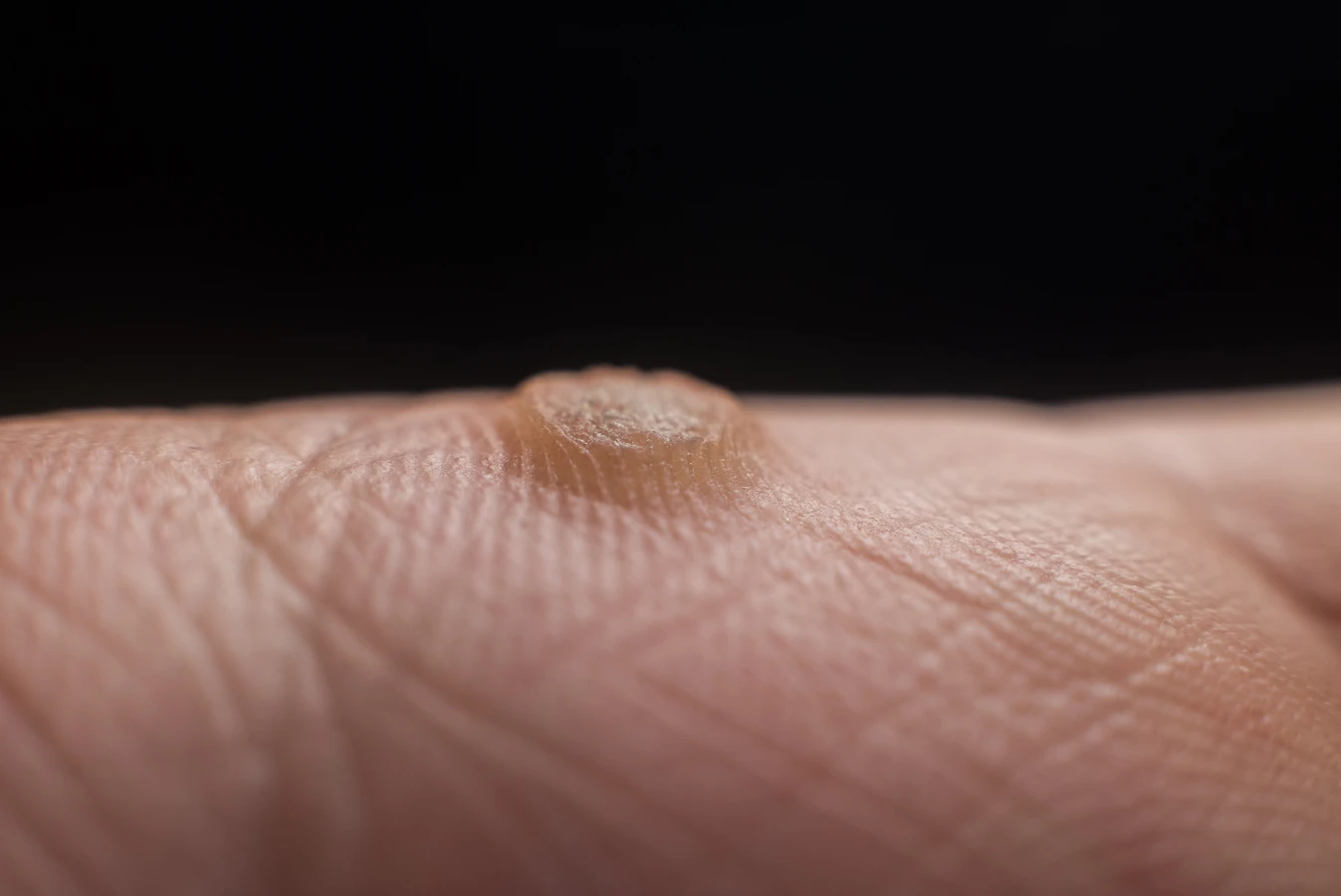
Świat wirusów HPV jest niezwykle zróżnicowany, a poszczególne typy wirusa mają tendencję do wywoływania specyficznych rodzajów brodawek, które różnią się wyglądem, lokalizacją i często sposobem leczenia. Zrozumienie tych różnic pozwala na lepsze rozpoznanie problemu i podjęcie odpowiednich kroków. Najczęściej spotykane są brodawki zwykłe, które pojawiają się zazwyczaj na grzbietach dłoni, palcach i łokciach. Mają one charakterystyczną, szorstką i nierówną powierzchnię, często przypominającą kalafior. Są one zazwyczaj wywoływane przez wirusy HPV typu 2 i 7.
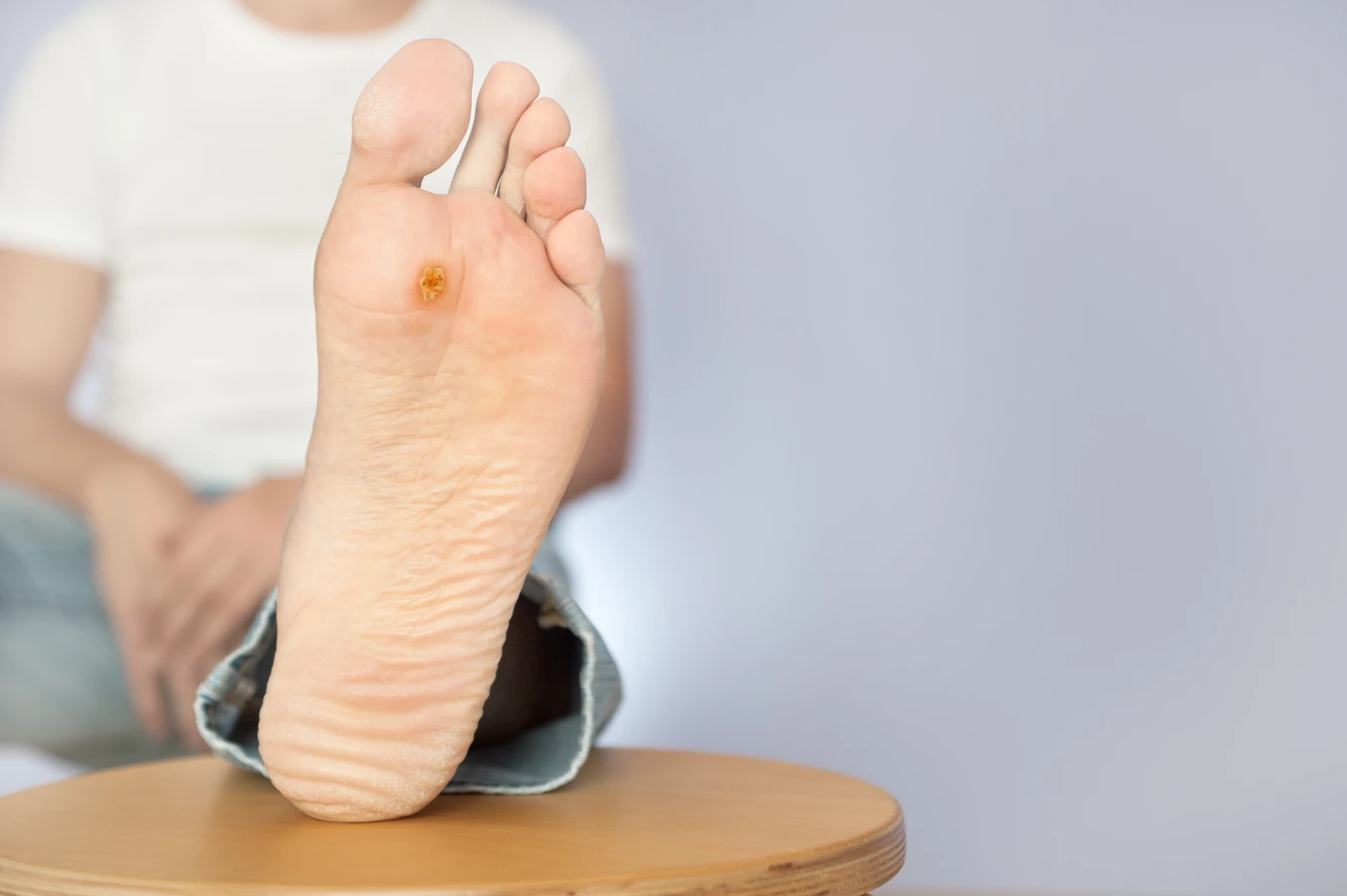
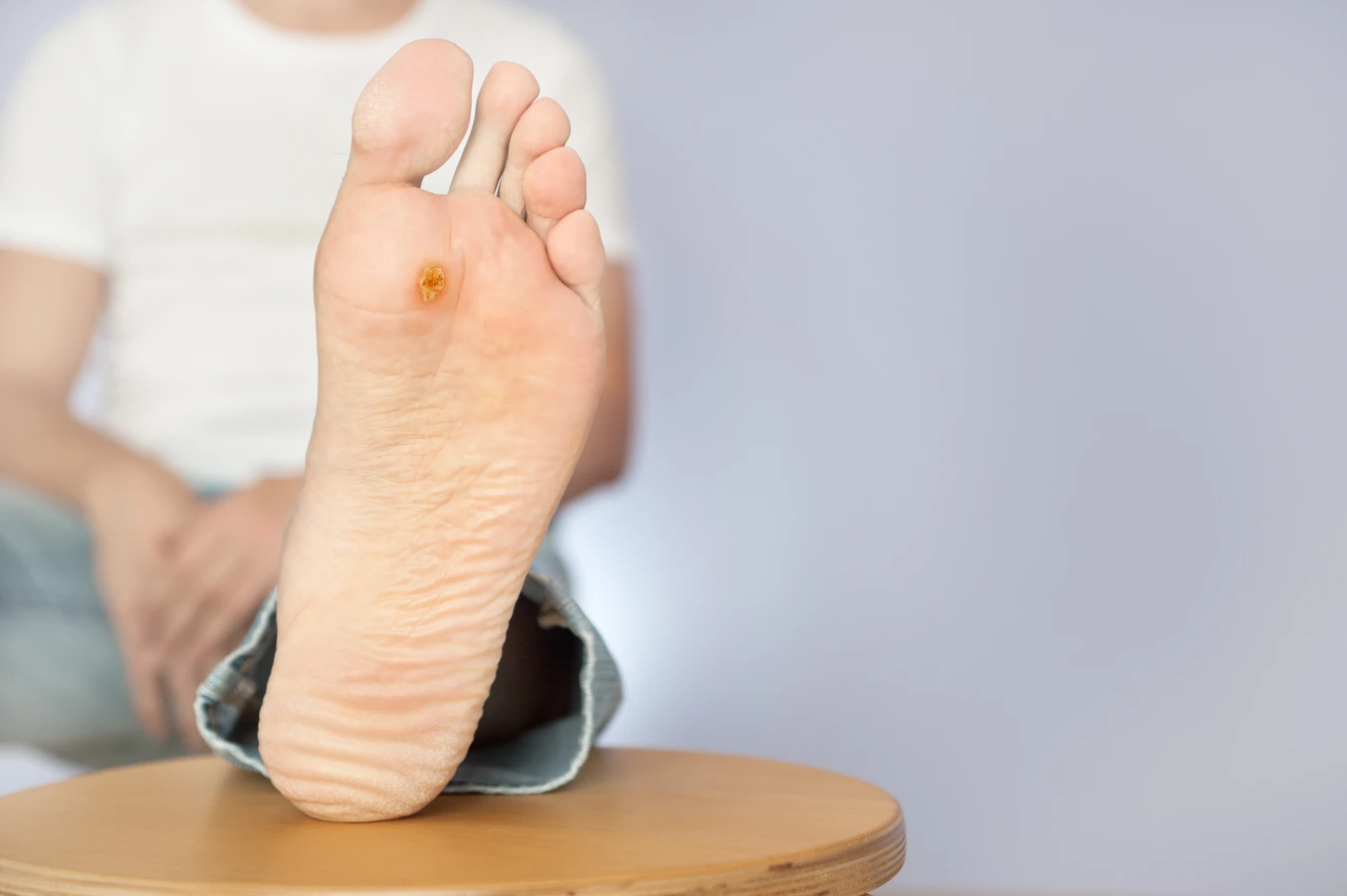
Brodawki podeszwowe, znane również jako kurzajki na stopach, są kolejnym częstym problemem. Mogą być bardzo bolesne, ponieważ rosną do wewnątrz pod naciskiem ciężaru ciała. Często pojawiają się w grupach i mogą być otoczone przez drobne punkciki – są to zakrzepłe naczynia krwionośne, które świadczą o obecności infekcji. Te typy kurzajek są zazwyczaj powodowane przez wirusy HPV typu 1, 2 i 4. Ze względu na lokalizację i nacisk, leczenie brodawek podeszwowych bywa trudniejsze.
- Brodawki zwykłe (verrucae vulgaris) – na dłoniach, palcach, łokciach; szorstkie, kalafiorowate; HPV typu 2, 7.
- Brodawki podeszwowe (verrucae plantares) – na stopach, bolesne, rosną do wewnątrz; HPV typu 1, 2, 4.
- Brodawki płaskie (verrucae planae) – na twarzy, dłoniach, nogach; małe, gładkie, lekko wypukłe, często w skupiskach; HPV typu 3, 10.
- Brodawki nitkowate (verrucae filiformes) – wydłużone, cienkie, często na szyi, powiekach, twarzy; HPV typu 1, 2, 4.
- Brodawki narządów płciowych (kłykciny kończyste) – na okolicach intymnych; miękkie, kalafiorowate; HPV typu 6, 11 (najczęściej).
Brodawki płaskie charakteryzują się gładką, lekko wypukłą powierzchnią i często pojawiają się w większych skupiskach, zwłaszcza na twarzy i grzbietach dłoni. Są one zazwyczaj wywoływane przez wirusy HPV typu 3 i 10. Brodawki nitkowate, które wyglądają jak cienkie, wydłużone nici, najczęściej pojawiają się na szyi, w okolicy ust i oczu. Są one zazwyczaj spowodowane przez wirusy HPV typu 1, 2 i 4. Należy również wspomnieć o brodawkach narządów płciowych, które są przenoszone drogą płciową i wywoływane głównie przez wirusy HPV typu 6 i 11. Chociaż nie są to typowe kurzajki skórne, ich geneza jest taka sama – infekcja wirusem HPV.
Kiedy należy udać się do lekarza w sprawie kurzajek
Chociaż wiele kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konsultacja lekarska jest absolutnie konieczna. Zignorowanie tych sygnałów może prowadzić do komplikacji lub opóźnienia właściwego leczenia. Jeśli kurzajka jest bardzo bolesna, szybko rośnie, zmienia kolor lub kształt, krwawi lub sączy się, należy natychmiast zgłosić się do lekarza. Te objawy mogą wskazywać na inne schorzenia, niekoniecznie związane z wirusem HPV, a w rzadkich przypadkach mogą świadczyć o zmianach przednowotworowych lub nowotworowych.
Szczególną ostrożność powinny zachować osoby z obniżoną odpornością. Dotyczy to pacjentów po przeszczepach narządów, osób zakażonych HIV, a także osób przyjmujących leki immunosupresyjne. U tych pacjentów kurzajki mogą być bardziej rozległe, trudniejsze do leczenia i stanowić większe ryzyko powikłań. Lekarz będzie w stanie ocenić ryzyko i dobrać najbezpieczniejszą oraz najskuteczniejszą metodę leczenia, która nie zaszkodzi pacjentowi. W takich przypadkach często stosuje się terapie wspomagające działanie układu odpornościowego.
- Kurzajki o nietypowym wyglądzie, szybko zmieniające kształt lub kolor.
- Zmiany, które są bardzo bolesne, krwawią lub sączą się.
- Pojawienie się wielu nowych kurzajek w krótkim czasie.
- Kurzajki zlokalizowane w okolicach narządów płciowych lub na błonach śluzowych.
- Pacjenci z obniżoną odpornością, cukrzycą lub innymi chorobami przewlekłymi.
- Brak poprawy po zastosowaniu domowych metod leczenia przez kilka tygodni.
- Wątpliwości co do diagnozy lub sposobu leczenia.
Kolejnym ważnym powodem do wizyty u lekarza jest lokalizacja kurzajki. Zmiany zlokalizowane na twarzy, w okolicach oczu lub narządów płciowych wymagają szczególnej uwagi. Samodzielne próby ich usuwania mogą prowadzić do powstania blizn, infekcji lub innych powikłań. Lekarz, dysponując odpowiednimi narzędziami i wiedzą, będzie w stanie bezpiecznie usunąć takie zmiany. Ponadto, jeśli kurzajki pojawiają się w miejscach, które utrudniają codzienne funkcjonowanie, na przykład na stopach, powodując ból przy chodzeniu, warto skonsultować się z lekarzem, aby uzyskać profesjonalną pomoc i zapobiec pogorszeniu stanu.
„`